CASO 1
Rosa es una mujer de 51 años con antecedente de Diabetes Mellitus 2 (DM 2) hace 5 años. Ella tiene una HbA1c (hb glicosilada) de 7.5% (elevado) que ha aumentado con los años. Ella, al diagnóstico, inició con Metformina y ahora esta con 1000 mg 2vc/d. Hace 2 años se le agregó Glipzide 10mg diario.
Rosa ha ganado 5.1kg en estos 5 años, con ganancia en estos 2 últimos años de 3.8kg. Ella ejercita caminando 30 minutos 3 veces por semana. Ella se monitoriza su glucosa 2 vc/d (una en ayunas y luego de una de las 3 comidas). Su glucosa en ayunas es de 162 mg/dL y su Glucosa post prandial = +/- 200 mg/dL llegando a mas en algunas ocasiones. Ella no es fumadora, bebe un vaso de vino 2 vc a la semana con las comidas, es Casada sin hijos y trabaja en el Banco.
En su cheque de hoy, Rosa tiene un IMC = 31. Sus niveles de lípidos están dentro del rango, realizado hace 2 días. Su Presión Arterial (PA) es de 130/85.
Rosa se preocupa por la ganancia de peso, por ello ha dejado de tomar la Glipizide diaria. Ella está preocupada por su HbA1c elevada. Ella admite que su régimen de ejercicios es errático y que por el estrés del trabajo ella come "snacks" durante el día (los cuales son de altas calorías).
¿Cuál es correcto con respecto al tratamiento del paciente?
a) Su ejercicio errático y los snacks están probablemente llevandola al aumento de peso.
b) La Glpizide es el contribuyente mas probable para su ganancia de peso.
c) Ella debería reducir la Metformina y tomar dosis menores.
d) Debería detener Glipizide solo si ha causa de esta disminuye glucosa al ejercicios.
Rpta:
Acordarse que la sulfonilureas, tiazolinedionas e insulina AUMENTAN de peso. Por ende la rpta es la 2° alternativa
Rosa es la representación de muchas personas con DM 2. La DM 2 es un tópico de Salud Pública mayor, afectando a mas de 1 de 10 Norteamericanos de 20 años a mas.
La clave de un tratamiento óptimo es el uso de medicinas para el CONTROL glicémico evitando Hipoglicemias y Ganancia de peso. El uso solo de tratamiento antidiabético, especialmente Sulfonilurea no llevan a un control glicémico persistente.
Comparado con otros agentes antidiabéticos, insulina esta asociada a episodios de Hipoglicemia (en 2 veces mas) y tanto Insulina, sulfonilureas (SU) y Tiazoledinedionas (TZD) están asociadas a Aumento de peso.
Múltiples mencanismos propuestos para explicar el aumento de peso asociado con SU e Insulina, los cuales incluyen: Eliminación de Glucosuria (lleva a retención de calorías), estimulación de apetito vía Hipoglicemia, Inhibición de Lipólisis por la insulina, estimulación de Lipogenesis por la Insulina y Retención de Líquidos y Edemas.
Las TZD tienen un mecanismo adicional en que ellas son Agonistas de los Receptores Gamma Activadoras de la proliferación peroxisomal y estimula la diferenciación de adipocitos. Estos eventos adversos podrían llevar a una pobre Adherencia de Tratamiento, ademas de inadecuado control glicémico. Los nuevos tratamiento como son las asociadas a INCRETINAS ofrecen control glicémico efectivo con menor efectos adversos con los antidiabéticos convencionales (hipoglicemia y aumento de peso).
La Terapia asociada a INCRETINA incluye 2 clases:
- Receptor agonista del GLP-1 ( peptido similar al glucagon -1)
- Inhibidores del Dipeptidil peptidasa - 4 (DPP - 4).
El tratamiento de DM ha sido asociado con ganancia de peso en estudios a extensos, en particular el UKPDS, el estudio ACCORD, el VADT, el estudio ADVANCE. En cada uno de ellos, el tratamiento intensivo llevo a mas ganancia de peso en comparación tratamiento convencional.
En el UKPDS, los pacientes con DM 2 recibieron Terapia Intensiva con SU o Insulina o Dieta. El grupo intensivo gano en promedio 3.1kg mas que aquellos en grupo convencional. En particular, pacientes tomando SU ganaron en promedio 1.7 a 2.6 kg mas que los otros grupos y aquellos tomando Insulina ganaron 4kg mas.
En el estudio ACCORD, pacientes aleatorizados asignados a tratamiento intensivo con Insulina, SU, TZD y Metformina tuvieron mas probabilidad de manar mas de 10kg que pacientes en tratamiento estándar quiernes recibieron menos agentes.
En el estudios VADT, pacientes fueron asignados aleatoriamente a tratamiento intensivo o estándar. La ganancia de peso fue 4kg mayor en el grupo Intensivo.
En el estudio ADVANCE, pacientes fueron asignados aleatoriamente a control de glucosa intensiva con SU y adición secuencial o incrementeo en la dosis de metformina. TDZ, acarbosa o Insulina mostraron un aumento de peso promedio de solo 0.7kg mas que el grupo control estándar.
Rosa gano peso, asociado con la medicación antidiabética, esto contribuye a su frustración, no adherencia y descontinuación de glipizide. Ganancia de peso también pareces estar asociada con incremento de la Resistencia de Insulina y Riesgo Cardiovascular.
En contraste con SU, TZD e Insulina, las cuales están asociadas a ganancia de peso, el tratamiento con Inhibidores DDP-4 es neutral en el peso. Metformina y análogos de amilina están asociado a una modesta baja de peso y Agonistas del receptor GLP-1 están asociado a una mayor pérdida de peso.
¿Cuál de las siguientes describe le mejor siguiente paso para tratar esta paciente, de acuerdo a la ADA, EASD, AACE/ACE (siglas de asociaciones endocrinológicas) el tratamiento algorítmico de la DM 2 cuando la terapia dual Metformina y SU ha fallado?
a) Sumar un Agonista del Rcpt GLP-1 o un inhibidor DPP-4 a la metformina y considerar reducir SU.Sumar insulina a la metforminay reducir la SU.
b) Sumar una TZD a metformina y reducir SU.
c) Mantener la metformina y SU y mejorar estilo de vida, mejorar dieta, ejercicios y reducir el estrés.
d) Si el objetivo HbA1c no es alcanzado después de modificar estilos de vida y la dosis tolerada máxima de metformina, otra medicación que disminuya la glucosa como las INCRETINAS deben ser sumadas.
No solo el peso de ROSE es preocupación, sino también su Hb1Ac.
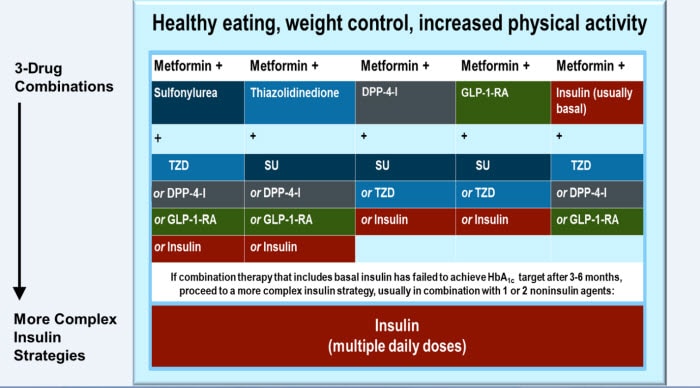
Figura 1. La ADA / EASD Recomendación de la combinación de 3 drogas.
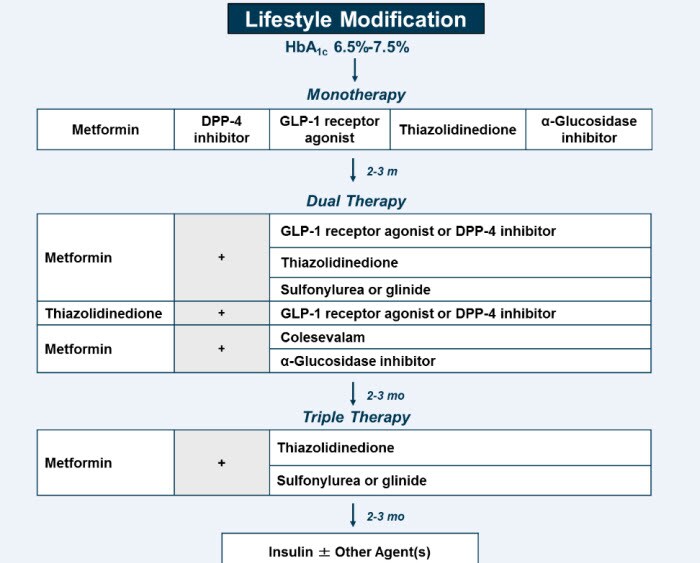
Figura 2. La AACE / ACE Algoritmo del tratamiento para alcanzar HbA1c 6.5% a 7.5%
Las diferencias entre la ADA/EASD y la AACE/ACE es en el putno del OBJETIVO DE LA HbA1c, el primero pide < 7.0% y el segundo < 6.5%. A pesar de que La modificación de estilos de vida son Recomendadas, el retraso de inicio de medicación no debería evitarse ya que la dieta y ejercicio no son adecuados para alcanzar el objetivo deseado de la HbA1c.
Lo común entre ellas es la Recomendación: PRIMERO: cambios del estilo de vida y luego Metformina. Metformina es la medicacipon inicial de ambos grupos y su continuación se da a través de la adición de otras medicaciones.
En las recomendaciones de ADA / EASD metformina es titulada a dosis máxima tolerada hasta que el objetivo glicémico sea alcanzado. Si el objetivo NO ES alcanzado con metformina, un segundo agente oral (ejemplo: SU, TZD Inhibidor DDP-4), Agonistas del Rcpt GLP-1 o Insulina basal podría ser sumado.
La combinación de 3 drogas podría ser considerada cuando la combinación con 2 drogas no alcanza el objetivo glicémico deseado. Las recomendaciones del AACE / ACE en aquellos con HbA1c de 6.5% a 7.5% el segundo componente de la terapia dual es uno de los sgtes (en este orden):
Miméticos de incretina, Inhibidor DPP-4 o un Secretagogo de Insulina (Glinide o SU). Debido a su seguridad, 2 combinaciones adicionales podrían ser consideradas: Metformina + Sitagliptine y Metformina + un inhibidor de la Alfa Glucosidasa.
En este caso un Agonista rcpt de la GLP-1, inhibidor d DPP-4 o una TZD debería ser considerada como componente adicional de la terapia triple. Debido a la pérdida de peso es importante y HbA1c Rose está a menos de 8,0%, un agonista GLP-1 receptor es la mejor opción.
Asesoras a ROSA que es hora de sumar una terapia adicional a su uso de Metformina + Glizipide.
Informas sobre Ventajas y desventajas de Insulina vs Terapia basada en Incretina. Ambas son opción para el uso en combinación con Metformina de acuerdo a las guías en el tratamiento triple.
¿Cuál de las sgtes es mas relevante en determinar si ese debe añadir la suma de insulina o una terapia basada en incretinas para Rosa?
a) Insulina contribuye a la ganancia de peso, mientras que las terapias basadas en Incretinas son de peso neutral o contribuye a disminuirlas.
b) Insulina esta asociada con hipoglicemia, mientras que terapias asociada a Incretinas generalmente NO estan asociadas a ella.
c) Pruebas para determinar cuanta Insulina Endogena existe deberia ser hecha antes para determinar si es que insulina o therapy basada en Incretrina es la mejor terapia.
d) La paciente podría estar mas satisfecha con una Terapia basada en incretina que con un Insulina a causa de que el manejo es mas fácil.
La insulina, SU y TZD están asociadas a incremento en la ganancia de peso, mientras que la Terapia basada en Incretinas están generalmente neutral o asociadas a baja de peso.
GLP-1 endógeno es liberada del intestino en respuesta a la comida ingerida. Esta estimula la secreción de Insulina y promueve la proliferación celular Beta. GLP-1 también INHIBE la secreción de Glucagon, vaciamiento gástrico, sensación de hambre y ganancia de pesos. Incremento de la actividad de GLP-1 ofrece múltiples beneficios potenciales.
Los inhibidores de DPP-4 enlentecen la catalización de DPP-4 rompiendo del GLP-1 y puede incrementar los niveles endógenos de GLP-1.
Tratamiento con SU e Insulina están asociadas con tasas incrementadas de Hipoglicemias. A pesar que Rosa parece no haber experimentado Hipoglicemia y haber tolerado bien la GLipizide, sumar Insulina es probable que tenga mayor potencial de causar Hipoglicemia comparado con Agonistas del Receptor GLP-1.
Tu discutes con Rosa de los beneficios de Tratamiento basado en Incretinas, además de la estabilizacion o reducción de peso, así como la eficacia del tratamiento, eventos adversos y ruta subcutanea de la Administración, esto para que pueda tomar una decisión informada acerca del tratamiento.
Ella expresa su preferencia por el tratamiento que tiene menor riesgo de Hipoglicemia, así como una que no incremente potencialmente su peso. Después de inspeccionar el uso necesario de inyección de la nueva medicación, está segura que podrá auto administrarsela.
Al hablar con Rosa sobre terapia basada en incretina, ¿Cuál es lo correcto y relevante para el caso de Rosa?
a) Una persona con Gastroparesia no debería colocarse agonistas del Rcpt GLP-1 o Inhibidores DPP-4 a causa de que estas retrasan el vaciamiento gástrico.
b) Ambas agonistas del Rcpt GLP-1 e Inhibidores DPP-4 están contraindicadas en pacientes con daño renal.
c) Agonistas del Rcpt GLP-1 e Inhibidores DPP-4 reducen HbA1c y niveles de PPG
d) agonistas del Rcpt GLP-1 e Inhibidores DPP-4 exacerban P.A. sistólica en pctes.
La C es lo mas importante relacionado al tratamiento.
En un estudio preliminar transversal de 2 semanas en 95 pacientes mostró que la exenatide 2 vc/d (5ug SC) / 1 semana, luego 10 ug igual, produjo grandes reducción en PPG que la sitagliptina 100 mg 1v /d en las mañanas por 2 semanas.
Un estudio transversal, controlado aleatorizado de 8 semanas en 86 sujetos también reportó reducción significativa en 24h y de los valores de PPG con exenatide 10ug SC 2vc/d que con sitagliptina 100 mg/d.
Otros estudios que compararon LIRAGLUTIDE con exenatide así como con Sitagliptina.
Aunque Rosa NO parece tener Gastroparesia o daño Renal, esto podría ser bueno para que ella usara agonistas rcpt GLP-1.
Su Presión Arterial es levemente elevada, aunque ella actualmente NO toma medicación para regularla, debería ser considerada si es que ella tiene esos niveles (recomendado < 130/80 en pers con diabetes).
En una exploración post hoc informaron de 6 estudios donde Exenatide fue administrado 2 vc /d al menos por 6 meses en 2171 sujetes con DM 2, una reducción mayor significativa en la P.A. sistólica fue vista con pctes tratados con exenatide vs aquellos con placebo o Insulina. No hay diferencias significativas con la P.A. diastólica cuando se midieron.
Si una Terapia basada en Incretina es sumada al tratamiento de Rosa, ¿Cuál de las sgtes describe mejor las razones para el uso de antagonistas del rcpt GLP-1 o Inhibidor del DPP-4 que sean mas relevantes para ella?
a) Antagonistas del Rcpt GLP-1 se asocian con pérdida de peso e Inhib DPP-4 son peso neutral
b) Antagonistas del Rcpt GLP-1 son inyectados, mientras que inhib DPP-4 son tomados oralmente
c) Antagonistas del Rcpt GLP-1 disminuyen la producción de glucagón mas que Inhib DPP-4.
d) Antagonistas del Rcpt GLP-1 incrementan la actividad GLP-1 mas que los Inhib DPP-4.
Debido a que el control del peso es la mayor Factor motivador de la adherencia de Rosa, un tratamiento que de mayor ventajas al control del peso es lo desado. Control glicémico se puede lograr con cualquiera de estos 2 tratamientos basados en Incretina. Estudios clínicos reportan consistentemente la baja de peso con Agonistas del Rcpt GLP-1: Exenatide y Liraglutide.
La adherencia al tratamiento es crucial para el manejo efectivo de la DM 2, y alcanzar un buen tratamiento es el principal cambio. Es lógico asumir que la auto inyección podría ser una barrera para la adherencia y la expectativa que los antihiperglicémicos orales serán mas efectivos.
La evidencia sugiere, sin embargo, que la satisfacción del paciente con tratamiento es mas fuertemente liga a la eficacia que al modo de administración. Pérdida de peso sostenida y rápida como reportó estudios clínicos con GLP-1, puede estimular la adherencia.
La perdida de peso asociada a Ag. Rcpt GLP-1 fue un importante factor en la decisión de Rosa para elegir un agente.
¿Qué mas le podría decir a Rosa que es relevante a su situación y que ayudará a solidificar su decisión para usar Ag. Rcpt. GLP-1?
¿Cuál de estas NO es exacta en describir el beneficio adicional para este paciente?
a) Nausea ocuren menos frecuentemente con exenatide que con liraglutide
b) Tratamiento con Exenatide 2vc/d resulta en mayor reducción de HbA1c comparado con liraglutide
c) Liraglutide se toma 1v/d y exenatide se toma una vez a la semana
d) Liraglutide y exenatide podría preservar la función celular beta.
Ambos disminuyen la HbA1c de manera similar. La b) sería la rpta.
El evento adverso mas común con Ag Rcpt GLP-1 es "Nausea transitoria" la cual podría hacer la adherencia mas dificultosa. Un Meta-Análisis de 17 estudios reportó que las naúseas fueron de mayor signifcancia con Ag. Rcpt GLP-1 que con placebo u otro comparado. Ayuda a minimizar los stmas, iniciar con dosis mas bajas recomendado y no aumentarla hasta que sea bien tolerada.
Dar a conocer a pacientes de este efecto adverso común para que ellos puedan tener una decisión informada acerca de la adición del tratamiento, informarles que en estudios clínicos experimentan Naúseas, pero que disminuyen con el tiempo.
.
No hay comentarios:
Publicar un comentario